Ⅴ.病院管理の基本
欧米で一般的に実施されている手術が、日本やシンガポールではできないということは、ほとんどありません。医療は、グローバル・スタンダードで発展していますが、各種医療制度などはローカルというか国や地域ごとに大きな差があることになります。それゆえ病院管理は通常はローカルな環境に対応できれば問題ありませんが、緊急時にグローバルな対応が求められることがあります。それゆえ、グローバルでローカルということでグローカルという造語で説明することも場合によっては必要です。以下では、病院管理の基本的事項について、長年、病院管理に関与したものとしての体験的知見にすぎませんので、どの病院にも当てはまるかどうかはわかりません。以下では、「同じ病院はない」「管理の全体像を把握する」「問題とイシューを考える」「内部か外部か管理可能なのかどうか」「リアリティーとアジリティーの追求」といったことについて説明したいと思います。
同じ病院はない
まず「病院」については、社会的歴史的存在で、日本の8千以上ある病院を設立主体、経営形態、設置目的、病床規模、病床種類、診療科の構成、外来の規模、救急医療の取り組、地域の人口構成、設置場所の10区分に分けてみます。つぎに、それぞれをさらに10以上に細分してみましょう。例えば、設置主体を国、都道府県、市町村、公的、社会保険団体、財団法人、学校法人、宗教法人、社会医療法人、その他民間法人、株式会社、個人だけでも12種類です。国でも厚生労働省、文部科学省、防衛省などに分けることもできます。病床規模は、20床から千床を超える病院を10区分にすることも20区分にすることも可能です。もうお分かりのように、このようなことを病院ごとにしてみると、実は全く同じカテゴリーに入る病院はほぼ存在しないことがわかります。つまり、1人ひとりの人間の名前も年齢も顔も身長も違うように日本の病院は千差万別で似たような病院はあっても、同じ病院はないのです。例えば「うちの病院は国立だから」や「大学病院だから」という「○○だから」という発言をたくさん聞きてきましたが、設立主体が厚生労働省の病院は、戦後100病院以上消滅して現在、国立病院機構が運営しています。一昔前「うちは公立だからつぶれることはない」という病院職員は沢山いましたが、今はそれが勘違いであることをご存じのようです。
同じようなことですが「250床の市立病院ですが医事課職員は平均何人必要ですか」と真顔で質問されたことが何十回もあります。答えられませんが、平均値の上か下かということでしか考えていないことだけはわかりました。一人ひとりの身長を測り昇順に並べれば、平均値も標準偏差も簡単に求められますが、平均値の上か下かが何か人生のすべてに影響するのでしょうか。同じ病院はないのです。そして、平均値で物事を判断していると「それが普通だ」「うちは良(悪)い方だ」「それが当たり前」といった、あたかもモノサシが出来上がったかのように錯覚します。しかし、それは、自院のみ1点のみしか測れない、無用なものなのです。ただ、これが平均値なら自分たちは悪くないし、これ以上働かなくてもかまわないのではないかという妄想が組織内に生まれ、それが集団的な怠業になる場合や判断ミスにつながる危険があるので、注意が必要だと思います。
管理の全体像を把握する
管理とは、与えられた任務を達成するためにヒト・モノ・カネあるいは情報などの資源を効率的・経済的に活用することです。しかし、実際の活動にあたっては➀日常業務に関する決定、②業務遂行上の目標・方針の決定、③例外・緊急・異常状態などの緊急時における決定が重要です。これらの決定については、その時々に判断するというより、あらかじめルールや手順、マニュアルや決まりを文書化し、その枠組みを利用して決定し、組織を動かしていくことが有効です。ただし、最終決定は、その決定に対して責任を持つものによって下されるのが原則です。このように説明すると「病院管理業務で目標・方針の決定がなされていない場合はどうするのか」という質問を受けます。管理や経営の分野では、使命(ミッション)の確認、ビジョンの明確化、判断の基準になる価値観(バリュー)の決定、病院の方針展開や経営戦略が、当然ながら重要視されます。多くの管理や経営のビジネス書にはどこでもビジョンの明確化や経営戦略が最優先課題だと書かれており、そこから説明が開始されているものを多く見受けます。それは当然のことで、これらが明確でないので日常の管理判断がスムーズにいかないとか、ミスが生じるのです。しかし、既存の病院では、これらのことは全て明文化されているのが一般的で、もし不足が発見されれば、それから対応すれば済むわけです。現時点で判断しなければならないのに、「病院の使命や戦略が不明確なので判断できない」という管理職は部下の信頼をなくすだけです。
それゆえ、病院管理業務の点検後に、定期的に検討することを習慣化することが大事だと思います。方法としては、少なくとも2年に1回程度、病院経営戦略検討会議を開き、まず、ミッション、ビジョン、バリューを討議し、変更の必要があるかを議論します。必要がなければ、参加者全員で再確認してから、経営戦略の討議に入るのが有効です。各病院のホームページなどで調べてみると、20年以上理念も方針も行動指針に類することが何も変わっておらず「地域から信頼される病院を目指します」「住民から愛される病院」「高度な医療の推進」などという言葉が躍っています。意地悪なようですが、信頼するか?愛するか?は利用者の判断ですし、高度かどうかは何を基準にしているのか?という疑問がわきます。病院にとってミッション、ビジョン、バリューは、存在意義そのものですので、正確に伝わるよう曖昧な表現は避け、定期的に職員間で自由闊達に話し合うことができる場を醸成することが大切です。
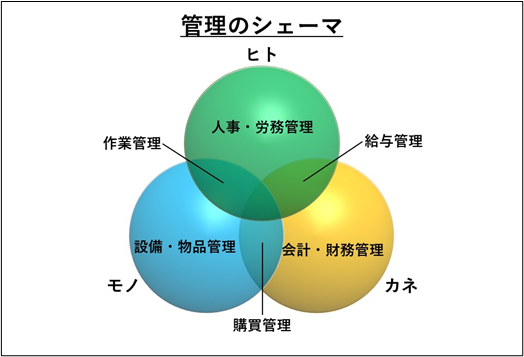
病院管理の資源はヒト・モノ・カネ・情報です。図は、管理を図式化したものです。情報はヒト・モノ・カネから発生しますので図に表せません。ヒトの管理なら人事・労務管理、モノなら設備・物品管理・カネは会計・財務管理という管理分野があります。この3者間ではそれぞれの管理業務が発生しています。2次元の図ではこの部分だけしか見える化できません。考えるまでもなく、ヒトの集団として組織管理があります。ヒト・モノ・カネ、情報のすべてが関与するものとして、目標管理や安全管理、災害や緊急時対応のBCPのような事業継続管理、個人情報管理など多彩な管理が発生します。
病院の問題とイシューを考える
病院は24時間365日稼働していますので、いろいろなことが起きます。毎朝、出勤してみると何らかの問題が生じていて、その対応をしている最中に、さらなる新たな緊急対応や問題が発生して1日中走り回り1日が終わってしまったという体験をしたことはありませんか?中間管理者以上の職階のヒトは経験したことがあると思います。
管理者業務は例外処理原則が基本ですので、当然といえば当然です。ただ、対応した問題や課題に対して再考してみることが有効な場合があります。「問題とは目標と現実とのギャップで、解決できる事柄です」ので、そもそも目標自体がどうであったのか、再発防止を含めて本当に解決できたのかどうかを考える必要があります。もし、目標を高くすれば問題(英語で書けばproblem)は大きくなりますし、その逆は小さくなるのです。「外来の会計窓口での未収金や計算間違いは絶対あってはならない」と目標を立てると、毎週問題が発生することになりかねません。逆に間違ってもやむをえないので事後対応すると決めれば問題にならないということがあります。あまりに単純で拍子抜けするかもしれませんが、病院ではこのようなことが全く議論されていない場合があります。例えば「医療事故は絶対起こしてはならない」と目標設定することは悪いことではありませんが、起こしてはならないので、もし起きた場合の対応が十分でなく詳細なマニュアルは作成されていないということがあります。事故を起こさないことを目標にするのか、万が一起きた時の対応策を目標にして訓練しておくことが必要なのかということを組織内で決めることが大切ですし、解決できるかどうかも重要です。認知症の患者さんに転倒事故が病棟で起きたとします。目標は起こさない、起きないようにする、事前に転倒リスクのアセスメントなどして起きた時の言い訳にする、どんなに対応しても起きた時を想定して計画化する、などでしょう。起こさないようにするため、患者さんを歩き回れないようにしておくことは、身体拘束にあたりますので簡単にはできませんし、原則として禁止という場合もあります。
解決できないことは問題ではないのですから。本当の問題がわかれば、後は解決すればいいだけです。何かわかりきったことのようですが、問題がわからない、問題の特定ができない、問題が明確でないないために解決できないということが山のように起こります。「生きるか死ぬか、これが問題だ」この問題はquestionですのでproblemではありません。このquestionは、日本語では「考える課題」という意味が含まれますが、これも「生き続けるか、それとも死ねば解決する」と考えることも可能ですが、生きている間は解決できないかもしれません。必要なことは問題の明確化なのです。
同じような言葉にイシュー(issue)というビジネス用語があります。これは、なかなか日本語訳がなく定着しませんが議題、論点、議題、考えるべき問題あるいは何を考え論ずるべきかを特定する、といったような意味です。なぜ、単純に問題といわないかは、問題の中に暗に目標と現実との比較による認識が入り込むからです。イシューとは、今ここで皆で真剣に考えなければならないことを明確に特定することだと理解すると、それが何であるかを事前に深く考えておく必要が生じます。したがって、単に問題解決能力が低いとか高いというレベルの判断だけでなく、今何をどのように考えるのかということを特定して議題に挙げるという努力を繰り返すことが、管理職にとっても組織にとっても大切なのではないでしょうか。「イシューがはっきりしないので議論もできないし決定もできないので停滞しているんだ」ということが病院内にあるのかどうなのかということを調べてみることが、業務改善の第1歩になると思います。ですからイシューを「今議論して、結論をだしておくべき議題」と言い換えることもできるのではないでしょうか。
内部か外部か管理可能なのかどうか
誰でも知っているPDCAサイクルですが、これも計画が精緻であればあるほどサイクルは回りやすいということになります。しかしplanには目標があるはずですので、目標や目的の明確さは絶対条件です。ところで何か解決すべき問題が過去にあったので、その時点で不明確であったかもしれない目標と、不十分だった状況から、新しい目標が設定され、計画が策定されたのでPDCAサイクルが回り始めるわけです。それゆえ、planとdoの結果をcheckして、計画通りのものができればよいわけですが、製造過程では必ず欠品が発生します。その際、ただちに分析analysisし処置actするというactionが必要だとデミング(William Edwards Deming、1900-93)博士は主張したのです。そこで、問題やイシューを考える場合、内部か外部か管理可能か不可能かという4象限で考える習慣をお勧めします。まず、管理上の問題を病院の内部なのか外部なのかといったことは簡単に区別できます。しかし、管理可能か不可能かは病院がどのグループに属しているかにより差があります。
例えば、職員の人件費ですが、公立病院ですと病院の内部で管理不可能と考えられます。給与は医療職俸給表などのように職種別に種類があり、昇給も勤務年数と等級別に人事委員会で決定されますが、ほとんど国の人事院の決定を少しだけ手直しするだけです。それゆえ、病院職員の毎月支払われる俸給は格付けと連続勤務年数によりますので病院では管理不可能です。ただし、超勤手当てや賞与はほんの少しだけ管理可能かもしれません。医療法人の病院なら人件費は内部で管理可能と考えることができますが、全てを自由に内部で管理できるわけではなく一応公務員給与を参考にせざるをえない側面がありますし、各職種の地域相場があると考えた方がよいでしょう。ただし、医師の給与ということになると事情はかなり違います。実は一般的な労働市場と同様に需給関係で給与が決まり4象限のどこにも属さなくなってしまうことということもあります。急激に過疎化が進み勤務してくれる医師がいない公立病院とか逆に医師が比較的多数いる大都市では職員募集に応募してくる医師が多数で選別するのが自由という病院もあります。このようなことは各大学の医局人事の在り方によっても、都道府県別にかなり状況はちがいますので、自院にとつて絶えず内部か外部か管理可能か不可能かということをあらかじめ整理する必要があります。
少し脱線しますが、この4象限で考える方法は、物事を考えるときに役に立ちます。実際の病院経営でも多用されるSWOT分析では、自院の強み弱みと機会・脅威の4象限で整理しますが、そのフレームを利用して内部と外部、現在と将来、プラスマイナス、既存新規などの切り口で活用することも可能です。
それはともかく診療報酬点数は、公定料金なので外部で管理不可能です。はっきりいえば、病院は公権力の官製規制産業であり、医療保険制度の疑似市場に置かれています。疑似市場(quasi-market)とは、準市場ともよばれ公的サービスにおいて、部分的に市場原理を取り入れている場合の総称です。競争原理が働くものの、公的な医療保険があるために市場が形成されてはいますが、需給関係でダイナミックに変化する市場とは区別できるということを根拠とした名称でもあります。それゆえ、病院には、健診や全額自費診療以外は価格決定権がほとんどありません。その上、管理不可能と整理することが可能ですが、診療報酬改定ごとに病院が診療内容や経営戦略を変更するということは現実に良くあることです。
このようなことが正しいかどうかということより、病院は方針転換しないと経営継続性が脅かされることになったりしますし、もちろん診療報酬を策定する側も改定後の病院や患者さんのビヘービアの変化を見込んで変更を加えています。このように書くと何か騙し合いのようですが、実際には「政府は政策、国民は対策」ということが起こるということです。例えば、政府が病院の外来患者さんを減らしたいと考えれば、まず、生活習慣病の慢性患者さんに向けて、投薬可能な期間を長期化して再診料を低い報酬のままとして相談や指導料を引き上げる、その一方で入院報酬を相対的に引き上るという改定を繰り返します。このようになると病院は、入院医療に資源を集中し必然的に長期投与が可能な患者さんには長期投与するようになり、診療所への逆紹介を強化することになります。
診療報酬は病院側からは管理不可能と書きましたが、科学的根拠がある新しい技術の診療報酬を求める学会等が科学論文などをまとめることにより改定時に考慮されることが一般的ですので、治験や研究に病院が参加することは頻繁にあります。このようなことから必ずしも管理不可能ではないと考える病院もあるかもしれませんし、どうしてもこのような診療報酬では経営が継続してできないので、科学的根拠を取りまとめようとする病院もあるかもしれません。これはこれで病院の姿勢として推奨されても良いかもしれません。病院が医学医術の発展に協力することは、病院本来の使命の一部ですし、僅かではありますが治験による収益が、病院の運営に貢献している場合もあります。
とはいっても、どんなに考えても現状を変えることが現時点では不可能であれば、それ以上考えてもどうにもなりません。しかし、内部か外部か管理可能なのかどうかといったことが、今後変化することもあるかもしれません。特に、病院職員の人材不足が慢性的に継続することにより、欧米のようなアライド・ヘルス・プロフェション職種が追加されたり、医師の業務を代替する専門職が誕生するかもしれません。ですから、何がどのような理由で管理可能なのか、それとも不可能なのかという見極めを病院幹部が正確に行えているのかどうかにより、病院の中長期的な方向性や経営戦略に影響を与えるのです。
リアリティーとアジリティーの追求
何が問題なのか、何を議題として今、話し合う必要があるのかと考えつづけると、その問題自体にリアリティー(reality:真実性・現実感・迫真性と訳されることがあります)があるのかどうか疑問になることがあります。多少は疑い深さとか注意深さに左右されると思いますが、資料を眺めているだけでも「この数字は本当だろうか、確かめる必要がある」とか、情報誌などをみていると「何を根拠にこんなことが書いてあるのだろう」、あるいは病院関係者が何気なく話していることが「ホントなのか」どうかということが山のようにあります。人々の話のすべてが真実でないことは常識でしょう。
まず、病院内のことですが悪い噂とか出来事ほど急激に広まります。国家資格に守秘義務が明記され、就業規則等に業務上知りえたことを漏洩することが禁止されている職場でです。笑い話ですが、本人以外病院内の全員が知っているという状態になることがあります。それも300人とか400人規模の病院で起こったそうです。1年以上後にそれが間違った情報だということが明らかになりましたが、多くの職員は間違いではなかったのではないかと今でも思っているそうです。噂や単なるゴシップの類なら病院管理に大きな問題は生じませんが、これが職員間の対立とか派閥の確執だということになると、おだやかではありません。職場内の人間関係のトラブルが結果として患者さんの不利につながるようになると放置できません。噂の類でも放置しておくのが危険と判断した場合、それが事実なのか憶測なのかデマなのかという判断が必要です。多くの病院職員は、過去に体験したことがあると思います。病院管理を進める上で、リアリティーを追求することは、結構大事な仕事である場合もあるのです。
病院外部からの情報については、必ず確認する必要があります。病院の誰かがどこかで聞いてきたことが病院の内部で爆発的に広がることがあります。必ず情報を確認するという習慣が必要だと思います。過去のことですが「政府は200床以下の病院を今後急性期医療ができにくくしようとしているらしい」ということを聞いたことがありました。それから1か月後「200床以下の病院は存続できなくするつもりだ」という根も葉もない噂が、日本中に広まったことがありました。何が根拠なのか、誰が言い始めたのか徹底的に調べてみましたが、ニュースソースは結局わかりませんでした。このほかにも何年かに1度、信じがたい噂が広まることがあります。何らかの情報は、しっかり調べて確認することが必要です。少なくとも誰が書いたかわからない落書きみたいなソーシャルメディアの情報を容易に信じることは病院管理上大問題です。それゆえ、絶えずリアリティーを追求する姿勢が必要なのです。
英語ばかりですがアジリティー(agility:機敏さ、機敏性、敏捷性と訳されることがあります)という言葉をお聞きになったことがありますか?「どうもあの人は動きが悪い」「すぐやるという習慣がなく、いつも先延ばしする」「おっとり構えているというよりのろまなだけ」といういい方は、病院内でよく聞きます。何しろ医師も看護師も機敏に業務を進める人ほど評価が高く、自らも機敏であることが専門性だと信じている場合が多いからなのでしょう。手術時間の短さ、検査の手際よさ、緊急時の機敏さは、根拠があり医療従事者に求められている能力だと信じられています。作業は少し遅いが慎重で全くミスがない人が求められる部署はありますが、何しろ機敏さという意味のアジリティーの評価が高い組織が病院です。米国の病院管理でもこのアジリティーということが重要視されていますが、なんでも速く業務を進めることよりも、それは緊急時の対応や、業務改善、一度決まったことを実行に移すスピード感のことを意味している場合があります。例えば、90日間ルールもしくは90days programといわれるもので病院だけではありませんが、問題があれば90日間で解決するというもので、企業でも政治の世界でも多用される言葉です。このほか高速PDCAサイクルとかフォーカスPDCAと呼ばれ、ただちに改善に取り組むことを奨励する言い方が沢山あります。このことは病院にとって重要です。夏期に緊急的に人の採用が必要になっても「4月1日採用が原則だ」などといって対応できない組織は、どうにもなりません。
以上、この業務改善の俊敏性という意味でのアジリティーの追求と徹底的なリアリティーの検証と追求は、病院管理上の困難を解決する大きな原動力になると考えられます。繰り返しになりますが、まず、管理の全体像を把握し、問題とイシューを特定し、それを内部か外部か管理可能なのかどうかをみきわめ、リアリティーとアジリティーを追求することが病院管理成功の秘訣だと考えることができると思います。